Piaghe da decubito: mansioni, competenze e limiti dell’Oss
A volte si presentano come un apparente e banale arrossamento. Altre invece si manifestano con delle vere proprie lesioni cutanee che nei casi più gravi possono generare la compromissione dell’epidermide, del derma, dei muscoli e persino delle ossa. Sto parlando, ovviamente, delle piaghe da decubito, dette anche ulcere o lesioni da pressione, un problema piuttosto serio legato alla cattiva gestione di quei pazienti (principalmente anziani) costretti a letto per un periodo di tempo più o meno lungo. Il fenomeno è molto frequente non solo negli ambienti ospedalieri, ma anche nelle strutture sanitarie e socio-assistenziali private. La cura di queste lesioni è affidata naturalmente al medico e all’infermiere, ma anche l’Operatore Socio-Sanitario è chiamato ad assolvere un ruolo importante, soprattutto in chiave preventiva. In questo articolo ti spiegherò quali sono le mansioni, le competenze e limiti dell’Oss nell’assistenza al paziente con piaghe da decubito.
Indice
- 1 Cosa sono le lesioni da pressione?
- 2 Cosa può e deve fare l’Oss?
- 3 #1 Individua il soggetto potenzialmente a rischio.
- 4 #2 Mobilita il paziente e riduci al minimo la pressione sul suo corpo.
- 5 #3 Cura l’igiene del paziente.
- 6 #4 Monitora il paziente durante l’alimentazione.
- 7 Cosa non può e non deve fare l’Oss?
Cosa sono le lesioni da pressione?
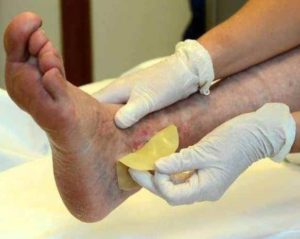
Le piaghe da decubito (o ulcere da pressione) sono delle lesioni cutanee provocate da una pressione costante e prolungata dei tessuti, che possono interessare l’epidermide, il derma e gli strati sottocutanei più profondi, fino a raggiungere, nei casi più gravi, i muscoli e le ossa. La manifestazione di queste lesioni è determinata dalla concomitanza di alcuni fattori, primo tra tutti l’immobilità prolungata del paziente costretto a letto o in sedia a rotelle per un lungo periodo di tempo. Altre cause che concorrono nell’insorgenza di tale problema sono la malnutrizione (quando si riscontra nel paziente un apporto vitaminico e proteico piuttosto insufficiente), la disidratazione e la scarsa igiene. Il primo campanello dall’allarme è rappresentato dalla comparsa di un arrossamento apparentemente banale sulla cute, che non scompare al cambio di posizione del paziente (primo stadio), e che può degenerare in una lieve e superficiale lesione dell’epidermide (secondo stadio). Nei casi peggiori, soprattutto se non si interviene tempestivamente, la ferita può estendersi ai tessuti sottocutanei più profondi (terzo stadio), e addirittura interessare la muscolatura, le ossa e i tendini (quarto stadio). Le sedi del corpo dove è maggiormente frequente l’insorgenza di lesioni da decubito sono: il sacro, i talloni, i gomiti, la nuca, la spina dorsale, la zona interna delle ginocchia, le scapole e le orecchie.
Cosa può e deve fare l’Oss?
L’Operatore Socio-Sanitario è quella figura professionale maggiormente a contatto con il paziente, ne cura quotidianamente l’igiene, conosce il suo carattere, le sue abitudini e così anche il suo corpo. L’Oss è (o dovrebbe essere) dunque il primo a notare delle anomalie sulla pelle dell’assistito ed è colui che, almeno nella maggior parte dei casi, lancia l’allarme di fronte alla presenza di lesioni da decubito. Il ruolo dell’Oss è così di grande importanza nell’identificazione del problema, e non solo. Se sei un Oss e ti stai chiedendo quali siano i tuoi compiti in merito alla gestione di tale problema non puoi che continuare a leggere questo articolo e seguire questi quattro consigli.
#1 Individua il soggetto potenzialmente a rischio.
Prevenire è meglio che curare? Mai come in questo caso. Prima di adottare qualsiasi intervento di prevenzione, devi provare ad individuare quei soggetti potenzialmente a rischio, in primis gli anziani in quanto la loro pelle è più delicata, si muovono meno e tendenzialmente risultano essere maggiormente disidratati e malnutriti rispetto al degente più giovane. Presta attenzione anche ai pazienti più giovani che, a causa di una determinata patologia o di un evento fortuito (un incidente), sono costretti a stare a letto o in carrozzina, per un lungo periodo. L’assenza, parziale o totale, di mobilità fisica può generare sul loro corpo la comparsa di microlesioni che non devi mai sottovalutare ma anzi segnalare tempestivamente all’infermiere di turno. Come ho sottolineato in precedenza, anche un semplice rossore, come nel caso delle piaghe di primo grado, è il segno di una paralisi dei piccoli vasi e dunque un primissimo campanello d’allarme.
#2 Mobilita il paziente e riduci al minimo la pressione sul suo corpo.

Il paziente allettato non deve stare fermo sulla stessa posizione per un periodo di tempo superiore alle due ore. Il tuo compito sarà dunque quello di monitorare frequentemente l’utente con o a rischio piaghe, favorirne costantemente la mobilizzazione, dalla posizione supina, a quelle laterali destra e sinistra. La mobilizzazione del paziente va effettuata sempre sollevando il paziente evitando lo sfregamento della sua cute sulla superficie del letto. Il cambio di posizione evita di fatto che tutto il peso del degente gravi sempre e solo su un’unica area del suo corpo e scongiura il rischio della comparsa di lesioni. Utilizza, se ti possibile, ausili di prevenzione meccanici come materassi ad aria o ad acqua, o altri dispositivi come cuscini antidecubito e archetti alzacoperte che riducono al minimo la pressione e non ostacolano il movimento del degente.
#3 Cura l’igiene del paziente.
Come già scritto, uno dei fattori che scatenano l’insorgenza di piaghe da decubito è la scarsa igiene. La macerazione della cute è spesso causata, non solo dall’immobilità, ma anche dal frequente contatto con feci e urine. L’utilizzo di panni e traverse, inoltre, impediscono la traspirazione della pelle del paziente. E’ necessario dunque che dedichi particolare attenzione all’igiene del soggetto allettato, mettendo costantemente in pratica tutte le norme di pulizia e protezione della cute. Riduci al minimo l’esposizione della cute all’umidità causata da incontinenza e sudorazione. Cambia frequentemente il panno al paziente per evitare che le lesioni vengano a contatto con feci ed urine aumentando il rischio d’insorgenza di infezioni. Evita l’utilizzo di prodotti a base di alcool poiché possono danneggiare ulteriormente la cute. Dopo il lavaggio, asciuga tamponando con delicatezza la cute del paziente utilizzando sempre un telo pulito. Presta particolare cura alle operazioni di rifacimento del letto. Fa che le lenzuola siano completamente distese sul letto di degenza perché non si vengano a creare delle pieghe che possano in qualche modo danneggiare la cute del paziente.
#4 Monitora il paziente durante l’alimentazione.

Per una persona costretta a letto, con o a rischio piaghe da decubito, medici, nutrizionisti e dietologi stabiliscono generalmente un regime alimentare vitaminico e proteico. Le persone malate spesso presentano una scarsa appetenza. Durante la somministrazione dei pasti, dovrai dunque aiutare e sollecitare il paziente che assisti ad assumere correttamente questi nutrienti, per accelerare il processo di rimarginazione (laddove è possibile) delle ferite. Oltre ad un apporto di proteine e vitamine, è necessario inoltre invitare il paziente a bere molto per evitare la disidratazione della pelle che diventa così meno elastica e più fragile. Molti utenti, soprattutto quelli più anziani, tendono a bere poco in quanto presentano una limitata percezione sensoriale della sete. Sarà tuo compito convincere il paziente ad assumere (un po’ alla volta ovviamente) almeno un litro e mezzo d’acqua al giorno.
Cosa non può e non deve fare l’Oss?
Come in altri ambiti, anche nella gestione delle lesioni da decubito il raggio d’intervento dell’Operatore Socio Sanitario presenta dei limiti rilevanti. Se sei un Oss devi sapere che il tuo ruolo in questo contesto, sebbene molto importante, rimane sostanzialmente relegato alle attività di prevenzione: igiene, mobilizzazione ed assistenza durante i pasti. Non è assolutamente una tua prerogativa provvedere alla medicazione autonoma delle lesioni, per le quali è previsto l’intervento dell’infermiere o, nei casi più gravi, del medico chirurgo. L’accordo Stato-Regioni del 2001, tuttavia, ribadisce che l’Oss può effettuare autonomamente “piccole medicazioni o cambio delle stesse”. Da ciò si può dedurre che l’Operatore può forse provvedere in piena autonomia alla medicazione delle lesioni di primo grado, quando cioè non si è di fronte ad una vera e propria ferita aperta. In ogni caso, prima di intraprendere qualsiasi iniziativa personale, consulta sempre l’infermiere in turno, il quale saprà dirti se e come intervenire. Sicuramente coadiuverai l’infermiere (o il medico) durante le medicazioni relative a tutti gli altre tre stadi. Provvederai ad esempio alla preparazione del carrello o a far assumere al paziente una postura corretta durante i bendaggi, ma non puoi assolutamente realizzare alcun intervento sul paziente in piena autonomia. Una medicazione fatta male può peggiorare ulteriormente lo stato di salute del tuo assistito. Se non vuoi dunque imbatterti in spiacevoli conseguenze penali, allontana da te qualsiasi spirito d’improvvisazione. Sarai pure un validissimo Oss, ma non potrai mai sostituirti all’infermiere o al medico.

Finalmente qualcuno che indica che ci sono responsabilità anche di ordine penale nell’esecuzione di medicazioni complesse come quelle delle lesioni da pressione che sono di competenza dell’infermiere e, nel caso, del chirurgo laddove se ne ravvisa la necessità. Gli Oss devono capire che il loro ruolo riveste importanza primaria nella prevenzione onde evitare che piccoli arrossamenti possano degenerare i lesioni che mettono a rischio la vita del paziente. Ognuno deve assumersi le responsabilità legate alla sua competenza e delineate dalle leggi in materia.
Ho iniziato oggi a studiare per un concorso e sono capitata per caso in questo blog. Volevo farti i miei complimenti perché è completo e gli argomenti sono scritti molto bene. Grazie mille!
Grazie a te per la gentile esternazione. Buona giornata!
Buongiorno, fra pochi giorni ho l’esame per la qualifica come OSS, è volevo ringraziare per questo articolo molto completo grazie mille è buona giornata, è buon lavoro!
Buongiorno, complimenti per le informazioni e il supporto,
nel corso per OSS che sto frequentando (regione Veneto) ci insegnano che, dopo aver comunque informato l’infermiere circa la presenza di lesioni e/o arrossamenti, l’OSS, su indicazione dell’infermiere, può eseguire in autonomia le medicazioni delle LDP di 1° e 2° stadio.
Saluti, G.
Anche nella RSA dove lavoro, Lombardia
Ciao. Tutto bene? Sto facendo un corso e ora sono in tirocinio. Mi trovo malissimo dove sono. Nonostante io lavori già come ASA da 2 anni, anche se ci ho lavorato come tale per 5 anni dal 2003 al 2008, ora ho ripreso. Hanno un modo di fare con il malato molto sbrigativo e pretendono che io sappia fare senza farmi mettere mano sull’ospite. Comunque in RSA è tutto un’altro mondo. Una domanda: se c’è il MAD fatte delle posture? Perché li in ospedale dove faccio il tirocinio (medicina)non vedo una postura fatta, nemmeno dove vi è il mad. Grazie, sei gentilissimo per come ti poni! Complimenti